Acasă » Practică medicală » Tromboza venoasă profundă, diagnostic și tratament
Tromboza venoasă profundă, diagnostic și tratament
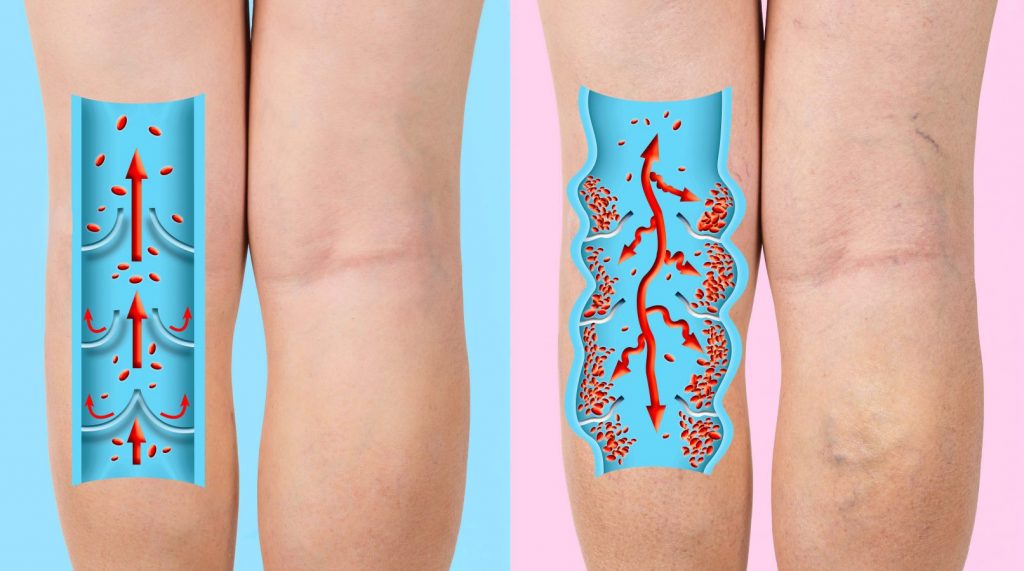
Tromboza venoasă profundă este reprezentată de formarea trombilor în lumenul venelor profunde, afectând, de obicei, venele profunde ale membrelor inferioare (venele tibiale, poplitee sau femurale) și venele profunde ale pelvisului. Tromboza venoasă profundă apare mai frecvent la persoanele peste 50 ani și poate fi declanșată de mai mulți factori cum ar fi: obezitatea, traumatismele sau afecțiunile venoase, varicele hidrostatice, fumatul, contraceptivele orale, sarcina, tratamentele hormonale (estrogeni), statul prelungit pe scaun (zboruri lungi cu avionul, călătorii cu mașina), antecedentele familiale de tromboză venoasă profundă sau coagulopatii congenitale, insuficiență cardiacă, neoplasme, colite inflamatorii cronice.
Simptomatologia include edemul, creșterea temperaturii membrului afectat, durerea locală, înroșirea tegumentelor supraiacente teritoriului venos trombozat. Diagnosticul pozitiv se pune cu ajutorul ultrasonografiei Doppler a ambelor membre inferioare care poate vizualiza trombul intraluminal, în prezența simptomatologiei descrise anterior și a unor teste pozitive cum ar fi D-dimerii sau pe baza explorării computer tomograf sau a angiografiei în unele cazuri.
Tromboza venoasă profundă – definiție
Tromboza venoasă profundă este reprezentată de formarea de trombi în venele profunde, de obicei afectând venele tibiale, poplitee sau femurale, iar în unele cazuri, venele profunde ale pelvisului.
Tromboza venoasă profundă – epidemiologie
Pe plan mondial, afectează anual circa 0,1% din populație. Este mai frecventă la bărbați decât la femei, în cazul primului episod trombotic femeile având o incidență similară bărbaților, dar aceștia din urmă au un risc crescut de recurență. Riscul apariției trombozei venoase crește odată cu vârsta, fiind mai frecventă după vârsta de 50 ani, dar poate fi întâlnită și la vârste mai tinere, în cazul unor factori de risc cum ar fi coagulopatiile congenitale, utilizarea contraceptivelor orale, sarcină, fumat etc. Riscul de recurență după un prim episod trombotic este de aproximativ 33% în următorii 10 ani.
Etiopatogenia trombozei venoase profunde
Dr. Rudolf Wirchow a fost primul care a descris mecanismele care stau la baza apariției trombului intraluminal publicând-o prima dată în 1856, teorie care a fost numită ulterior după el ca fiind „triada lui Wirchow”. Aceste mecanisme sunt: staza sau turbulența fluxului sangvin, afectarea/lezarea endoteliului vascular și hipercoagulabilitatea. Aceste mecanisme stau la baza cercetărilor ulterioare legate de patologia coagulării și de complicațiile aferente.
Factori de risc care întrețin cele 3 mecanisme de apariție:
- imobilizarea prelungită – posttraumatic (fracturi) sau în cursul altor afecțiuni (accidente vasculare, infarct miocardic);
- statul prelungit pe scaun – în zboruri lungi cu avionul, călătorii cu mașina sau alte mijloace de transport;
- intervențiile chirurgicale recente – în special în sfera ortopedică (șold, gambă, genunchi), intervenții chirurgicale în sfera ginecologică, cardiovasculară sau abdominale;
- traumatismele recente ale extremității inferioare a corpului – fracturi de membre, politraume (de exemplu, din accidente rutiere);
- obezitatea;
- insuficiența cardiacă, tulburările de ritm cardiac cronice, infarctul miocardic acut;
- sarcina, post-partum;
- zborul la altitudini foarte mari;
- afecțiunile autoimune care afectează peretele vascular (vasculite);
- neoplaziile;
- administrarea contraceptivelor orale, tratamentele cu estrogeni;
- Patologie venoasă cronică – varice hidrostatice ale membrelor inferioare;
- vârsta peste 50 ani;
- antecedentele personale sau familiale de anomalii genetice care duc la creșterea riscului de coagulare intravasculară – trombofilii, deficit de antitrombină, deficit de factor V Leiden, deficit de proteina C și proteina S etc.
Semne și simptome în tromboza venoasă profundă
- Edem la nivelul segmentului afectat, de obicei în zona mediană a gambei sau pe traiectul venelor afectate – în 50% din cazuri.
- Durere locală accentuată progresiv – 50% din cazuri.
- Înroșirea și creșterea temperaturii tegumentelor supraiacente venei afectate – în 50-75% din cazuri.
- Accentuarea durerii la dorsiflexia piciorului (semnul Homans) – are o specificitate și sensibilitate mai redusă, în 50% din cazuri pacienții neavând tromboză venoasă profundă, iar în cazul pacienților diagnosticați cu tromboză venoasă profundă, doar 1/3 din ei au semnul Homans pozitiv.
- Crampe musculare profunde.
- Rar poate debuta direct cu simptome sugestive pentru trombembolism pulmonar – în 10% din cazuri.
- În cazuri rare poate fi asimptomatică sau cu simptome mult diminuate și nespecifice.
Clinic, diagnosticul de tromboză venoasă profundă se suspicionează în cazul pacienților care prezintă durere în molet, semnul Homans pozitiv, modificări inflamatorii la nivelul tegumentelor gambei sau coapsei – înroșire, durere, la care se poate asocia palparea unui cordon venos indurat, sensibil/dureros subcutanat cu modificări de colorație locale datorate obstrucției venoase și a dilatației vasculare și în prezența unor factori de risc.
În cazuri rare de obstrucție venoasă extinsă, pot apărea anumite modificări locale:
- phlegmasia alba dolens – în cazul trombozelor ilio-femurale masive, asociând puls periferic absent, spasm arterial secundar obstrucției venoase, aspect de picior „de ceară”;
- phlegmasia cerulea dolens – tot în tromboze masive cu cianoza membrului afectat, edem important dureros, dur, apariția de peteșii secundare.
În cazul suspiciunii clinice de tromboză venoasă profundă se pot folosi o serie de ghiduri clinice de orientare pentru diagnostic pozitiv. S-au stabilit anumite scoruri de probabilitate pentru a oferi posibilitatea diagnosticării rapide a acestei afecțiuni. American Academy of Family Physicians și American College of Physicians recomandă scorul de predicție Wells pentru managementul pacienților.
Tabel 1 – Scorul Wells
| Criteriul | Scor |
| Cancer activ (pacient cu tratament antineoplazic în ultimele 6 luni sau cu tratament paleativ actual) | 1 |
| Paralizie, pareză sau aparat gipsat la nivelul membrelor inferioare | 1 |
| Repaus la pat timp de minimum 3 zile sau intervenţie chirurgicală majoră în ultimele 12 săptămâni care a necesitat anestezie generală sau regională | 1 |
| Sensibilitate localizată la nivelul sistemului venos profund | 1 |
| Edem al întregului membru inferior | 1 |
| Edem al gambei, care este cu minimum 3 cm mai mare decât gamba contralaterală asimptomatică (măsurată la 10 cm sub tuberozitatea tibială) | 1 |
| Edem limitat la membrul simptomatic | 1 |
| Vene superficiale colaterale (non-varicoase) | 1 |
| TVP documentată în antecedente | 1 |
| Diagnostic alternativ cel puţin la fel de probabil ca şi TVP | -2 |
Interpretarea scorului Wells:
- scor ≥ 2 – tromboză venoasă posibilă – necesită evaluare imagistică suplimentară pentru confirmare;
- scor ˂ 2 – tromboză venoasă improbabilă – se recomandă suplimentar dozarea D-dimerilor pentru confirmare.
Elemente paraclinice
În cazul suspiciunii clinice de tromboză venoasă profundă, se recomandă confirmarea prin anumite teste de laborator – D-dimeri, testarea coagulopatiilor prin aPTT, timp Quick, diagnosticarea unor coagulopatii congenitale – mutația factorului V Leiden, proteina C, proteina S, în special în cazul pacienților tineri sau care nu au alți factori predispozanți.
D-dimerii – dozarea lor se poate face cantitativ (ELISA) sau calitativ. Valoarea pozitivă pentru diagnostic este de peste 500 ng/ml. Au sensibilitate mare (peste 95%), dar specificitatea mică (50%), astfel că rezultatele trebuie interpretate în context clinic. Testul pozitiv necesită explorare suplimentară imagistică pentru confirmare. Este util în cazul pacienților tineri fără antecedente personale patologice de tromboză venoasă profundă sau tratament cu heparină. Testul negativ sau absența lor la determinarea cantitativă la pacienții cu probabilitatea mică de tromboză venoasă profundă conform scorului Wells, exclude însă diagnosticul de tromboză acută.
Ultrasonografia – este cea mai bună metodă neinvazivă de diagnostic în prezent, cu o sensibilitate și specificitate de peste 90% în tromboza venoasă profundă proximală. Se pot folosi ca tehnici – ultrasonografia de compresie, ultrasonografia Doppler, color sau mod B în timp real. Criterii ultrasonografice directe: incapacitatea de compresie a venelor, vizualizarea trombului intraluminal, lipsa fluxului sangvin în venă, creșterea diametrului venos. Criterii ultrasonografice directe: reducerea sau absența variației fazice cu respirația a fluxului de sânge intraluminal, lipsa răspunsului la manevra Valsalva, dilatarea colateralelor profunde, flux sangvin crescut în venele superficiale. Avantajele ultrasonografiei sunt reprezentate de accesibilitatea largă, cost redus, riscuri minime pentru pacienți. În anumite cazuri există limitări ale acestei metode de investigație – la pacienții obezi, edeme masive ale membrelor, aparate gipsate prezente pe segmentele afectate, comorbidități care reduc sensibilitatea vasculară periferică (diabet zaharat, ulcere varicoase etc.).
Computer tomografia venoasă – poate explora atât teritoriul venos periferic, cât și cel pulmonar. Are o sensibilitate și specificitate înalte. Dezavantajele sunt reprezentate de costurile mari, riscuri ridicate de folosirea substanțelor de contrast, expunerea la radiatii ionizante, iar rezultatele pentru trombozele venoase gambiere sunt similare cu cele ale ultrasonografiei. Indicația de bază rămâne suspiciunea de trombembolism pulmonar.
Alte metode
RMN venos – rar utilizat.
Venografia cu substanțe de contrsat – este invazivă, cu risc de reacții secundare determinate de substanțele de contrast.
Tromboza venoasă profundă – tratament
Obiectivele principale ale tratamentului sunt:
- prevenția trombembolismului pulmonar;
- reducerea morbidității;
- prevenirea sau minimizarea riscului de apariție a sindromului posttrombotic.
Tratamentul trombozei venoase include:
- tratament anticoagulant;
- tromboliza farmacologică;
- chirurgia endovasculară;
- măsuri fizice.
Standardul tratamentului este anticoagularea i.v sau orală care ar trebui instituită imediat după confirmarea diagnosticului, în unele cazuri putând fi folosită tromboliza farmacologică, metode fizice și, în rare cazuri, intervenția chirurgicală. Prognosticul depinde de extensia trombului intraluminal, de venele afectate sau de complicațiile redutabile apărute, cum ar fi trombembolismul pulmonar.
Tratamentul anticoagulant
Reduce extensia trombului intraluminal și scade dimensiunile acestuia cu repermeabilizarea vasculară. Se începe cât mai rapid, chiar și în cazul suspiciunilor clinice ridicate de tromboza venoasă profundă până la confirmarea paraclinică a diagnosticului. Obiectivul este de a menţine aPTT în limite de 1,5 – 2,5 ori față de normal – așa-numitele limite terapeutice. Inițial, se începe cu heparine cu greutate moleculară mică sau derivate de heparină în asociere cu un antagonist de vitamina K. Tratamentul anticoagulant este neinvaziv, cu rata de răspuns favorabil de peste 90%, risc scăzut de complicații postterapie. Tratamentul anticoagulant este necesar pe termen lung (între 3 şi 6 luni) pentru a preveni recurențele sau posibile evenimente tromboembolice.
Tratamentul cu heparină nefracționată se face perfuzabil i.v. cu administrarea inițială în bolus a 5000 UI sau 80 UI/kg corp, urmată de administrarea în perfuzie de 18 UI/kg corp pentru menținerea aPTT în limite de 1,5-2,5 ori față de normal. Se recomandă dozarea aPTT la 3-6 ore, apoi la 6-12 ore pentru ajustarea dozei de heparină. Administrarea heparinelor cu greutate moleculară mică și a heparinei nefracționate se însoțește de administrarea unui anticoagulant oral (antagonist de vitamina K) în primele 5 zile de regulă, pentru deprimarea factorilor II, IX și X care sunt dependenți de vitamina K.
Utilizarea heparinelor cu greutatea moleculară mică este din ce în ce mai răspândită datorită biodisponibilității mai mari, ușurinței în administrare subcutanat în doze fixe, a unui efect anticoagulant predictibil, fără necesitatea dozării repetate a aPTT și posibilitatea administrării tratamentului în ambulator.
Efectele secundare ale tratamentului anticoagulant includ hemoragii și trombocitopenii – aproximativ 3% din pacienții tratați cu heparină pot dezvolta trombocitopenii fie de cauză nonautoimună care se remit după oprirea tratamentului, fie de cauză autoimună care au consecințe grave tromboembolice. Ghidurile actuale recomandă utilizarea heparinei în asociere cu un antagonist de vitamina K sau fondaparinux pentru minimum 5 zile, ulterior se poate ramâne doar pe anticoagulantul oral.
Anticoagularea orală
Utilizarea warfarinei în asociere inițială cu heparina și ulterior pentru prevenția recurențeor tromboembolice se face pentru o perioadă de minimum 3 luni, în mod uzual 3-6 luni, cu extensie la 12 luni dacă este necesar. Controlul tratamentului anticoagulant oral se face prin dozarea INR-ului care trebuie menținut la o valoare terapeutică de 2-3. Aprobarea inhibitorilor factorului Xa și a inhibitorilor de trombină directă pentru utilizarea în tratamentul și prevenția recurențelor la pacienții cu tromboză venoasă profundă tratați cu heparine în prima fază, oferă mai multe opțiuni de tratament anticoagulant de lungă durată în continuarea anticoagulării inițiale cu heparine. Utilizarea inhibitorilor factorului Xa a evidențiat într-o serie de studii că are un risc mai scăzut de sângerare secundară față de anticoagulantele clasice și pot fi folosită cu succes și la categoriile de pacienți cu risc crescut – neoplasme, tulburări de ritm cardiac (FiA), tromboze extinse.
Tratamentul anticoagulant oral rămâne de bază pentru tratamentul trombozei venoase profunde după terapia inițială cu heparine i.v. sau subcutanat. Terapia anticoagulantă după un episod de tromboză venoasă profundă se face pe o perioadă de minimum 3 luni până la 6-12 luni pentru a preveni recurențele trombotice. S-a constatat că întreruperea tratamentului anticoagulant în primele 3 luni duce la reapariția unui episod trombotic în 25% din cazuri. În cazul trombozelor apărute pe fondul unor coagulopatii congenitale tratamentul anticoagulant se continuă minimum 12 luni. Prognosticul este bun în cazul în care tratamentul a fost instituit precoce și profilaxia recurențelor se face adecvat.
Pentru ABONAMENTE și CREDITE DE SPECIALITATE click AICI!
Bibliografie:
- Haeger K. Problems of acute deep venous thrombosis. I. The interpretation of signs and symptoms. Angiology. 1969 Apr. 20(4):219-23. [Medline].
- Buller HR, Ten Cate-Hoek AJ, Hoes AW, et al. Safely ruling out deep venous thrombosis in primary care. Ann Intern Med. 2009 Feb 17. 150(4):229-35. [Medline].
- Hughes S. Rivaroxaban stands up to standard anticoagulation for VTE treatment. Medscape Medical News. Medscape Heartwire from WebMD. December 13, 2012. Available at http://www.medscape.com/viewarticle/776147.
- Baker WF Jr. Diagnosis of deep venous thrombosis and pulmonary embolism. Med Clin North Am. 1998 May. 82(3):459-76. [Medline].
- Brown T. Selective D-dimer testing best for DVT diagnosis. Medscape Heartwire from WebMD. January 15, 2013. Available at http://www.medscape.com/viewarticle/791417.
- US Food and Drug Administration. FDA approves Praxbind, the first reversal agent for the anticoagulant Pradaxa [news release]. Available at http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm467300.htm. October 16, 2015.
- Hirsch J. and Hoak J. – A Statement for Healthcare Professionals From the Council on Thrombosis (in Consultation With the Council on Cardiovascular Radiology), American Heart Association, Circulation. 1996;93:2212-2245, originally published June 15, 1996.
- [Guideline] Snow V, Qaseem A, Barry P, et al. Management of venous thromboembolism: a clinical practice guideline from the American College of Physicians and the American Academy of Family Physicians. Ann Intern Med. 2007 Feb 6. 146(3):204-10. [Medline].
medic specialist medicină de familie, manager calitate Clinicile și Spitalul Medicover
Cuvinte-cheie: diagnostic tromboza venoasa, formare de trombi, tratament tromboza venoasa, tromboza, tromboza venoasa, vitamina K
Fii conectat la noutățile și descoperirile din domeniul medico-farmaceutic!
Utilizam datele tale in scopul corespondentei si pentru comunicari comerciale. Pentru a citi mai multe informatii apasa aici.