Acasă » Practică medicală » Dermatozele asociate expunerii la radiația ultravioletă
Dermatozele asociate expunerii la radiația ultravioletă

Rezumat:
Din spectrul radiațiilor emise de soare, ultravioletele (UV) produc cele mai multe modificări pe piele. Există mai multe tipuri de reacții cutanate induse de expunerea la ultraviolete (dermatoze), fiind clasificate în reacții cu răspuns normal al pielii la expunere normală sau în exces și reacții cu răspuns anormal în urma expunerii la ultraviolete. Primele se clasifică, la rândul lor, în acute și cronice, iar cele din urmă în două categorii mari: cu răspuns anormal la absorbție normală de ultraviolete (incluzând reacțiile idiopatice, cele generate de repararea defectuoasă a ADN-ului și dermatozele fotoagravate) și cu răspuns normal după absorbție anormală de raze UV (din cauze exogene sau endogene). Clinica variază de la o afecțiune la alta, putând sau nu să existe și afectări sistemice. Această lucrare are ca obiectiv o revizuire a manifestărilor clinice în afecțiunile influențate de soare, fiind un motiv în plus de evidențiere a importanței fotoprotecției.
Cuvinte-cheie: radiație ultravioletă, fotodermatoze, afecţiuni fotoagravate
Abstract:
From the big spectre of the solar radiation, the ultraviolet radiation (UVR) produces most of the skin changes due to sunlight. There are many types of skin reactions due to UVR exposure. They can be classified into the ones due to a normal response of the skin after normal or excessive exposure and the ones due to an abnormal response after UVR exposure. The first ones can be classified into acute and chronic reactions and the last ones into two big categories: with an abnormal response due to normal absorption (which includes the idiopathic reactions, DNA repair-defective diseases and dermatoses exacerbated by UVR) and the reactions with a normal response due to abnormal absorption of UVR (exogenous or endogenous). The clinical picture varies from a disease to another and some can have systemic involvement. The objective of this paper is to review the clinical manifestations of the diseases influenced by sunlight, stressing out once again the importance of photoprotection.
Keywords: ultraviolet radiation, photodermatoses, sunlight exacerbated diseases
Spectrul solar
Soarele emite un spectru de raze compuse din: radiații gamma, raze X, ultraviolete (UVA, UVB, UVC și vacuum UV), lumină vizibilă, infraroșii și unde radio.
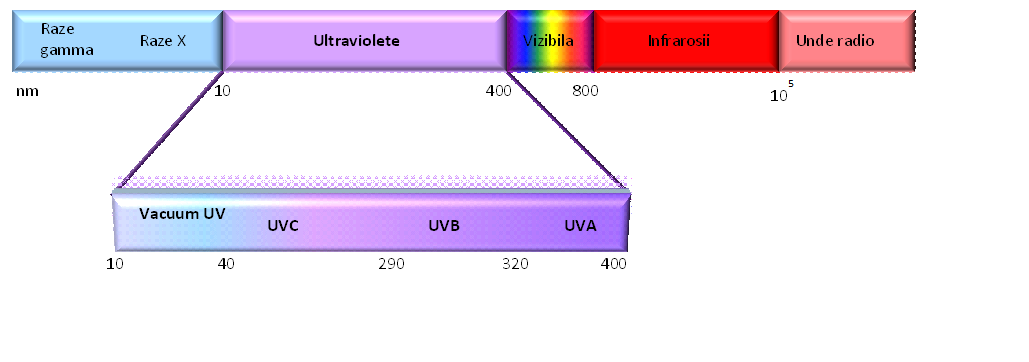
Proporțiile dintre fracțiuni (și, deci, și efectele asupra organismelor vii) variază în funcție de: altitudine, particulele de apă sau poluare, unghiul cu care razele soarelui ating pământul (anotimpul) și stratul de ozon.
Interacțiunea razelor solare cu pielea
Cele mai importante modificări pe piele le dă radiația ultravioletă (UV), iar cele mai puține, lumina vizibilă. Radiația solară ce atinge suprafața cutanată este reflectată în proporție de 5%, restul fiind absorbită de către cromofori și transmisă în profunzime. Dintre tipurile de radiație ultravioletă, cea de tip A ajunge cel mai profund, în derm.
Reacții cutanate induse de expunerea la ultraviolete
Reacțiile pielii după expunerea la ultraviolete se pot clasifica astfel:
- Răspuns normal al pielii la expunerea UVR (normală/în exces)
- Acute
- Cronice
- Răspuns anormal al pielii la expunerea UVR cu:
- Răspuns anormal al țesuturilor după absorbția normală de UVR
- Idiopatic
- Cu reparare defectuoasă a ADN-ului
- Răspuns anormal al țesuturilor după absorbția normală de UVR
- Dermatoze fotoagravate
- Răspuns normal al țesuturilor după absorbția anormală de UVR prin:
- Cauze exogene
- Cauze endogene
Le voi detalia în parte, în funcție de această clasificare.
- Reacțiile cutanate cu răspuns normal al pielii la expunerea UV (normală/în exces) se clasifică, la rândul lor, în acute și cronice.
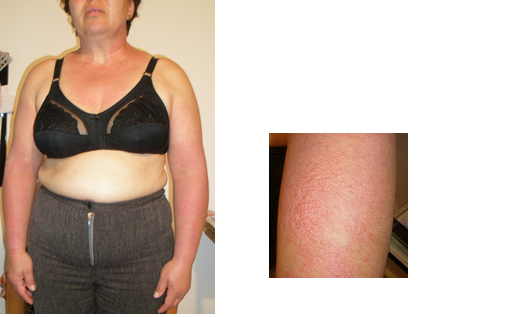
- Reacțiile acute sunt: arsura solară/dermatita solară manifestată prin inflamație sau eritem, putându-se ajunge la formare de vezicule și bule, pigmentarea imediată și tardivă (bronzul), hiperplazia epidermică (îngroșarea epidermului), imunosupresia locală și sinteza de vitamina D.
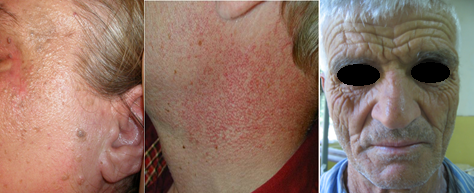
- Reacțiile cronice sunt fotoîmbătrânirea și fotocarcinogeneza.
Fotoîmbătrânirea se manifestă prin:
- elastoză solară (ce poate fi difuză, localizată la nivelul cefei (cutis rhomboidalis nuchae) sau prin elastoză cutanată nodulară cu chisturi și comedoane (sindrom Favre-Racouchot)
- eritroza foliculară a gâtului (poikiloderma Civatte)
- milium coloid
- pigmentări neregulate
- modificări vasculare (telangiectazii, purpura senilă Bateman)
Fotocarcinogeneza presupune apariția de cancere și precancere cutanate, UVB determinând în principal tumori nonmelanocitare (keratoză actinică, carcinom bazocelular, carcinom spinocelular), iar UVA (asociat cu UVB) fiind implicate în etiologia melanomului.
Reacțiile cutanate cu răspuns anormal al pielii la expunerea UV se clasifică și ele, la rândul lor, în: cele cu răspuns anormal al țesuturilor după absorbția normală de UV și cele cu răspuns normal al țesuturilor după absorbția anormală de UV.
Cele cu răspuns anormal al țesuturilor după absorbția normală de UV pot fi idiopatice, cu reparare defectuoasă a ADN-ului și dermatoze fotoagravate.
Cele idiopatice sunt:
- erupția polimorfă la lumină. Debutul bolii este până la vârsta de 30 de ani, fiind mai frecventă la femei. Apare primăvara și la începutul verii, la primele expuneri la soare, după o perioadă lungă de neexpunere (fiind vorba de sezonul rece). După o expunere scurtă la soare, la câteva ore până la câteva zile după expunere, pe zonele fotoexpuse, simetric, apare o erupție (monomorfă la un pacient, diferită însă între pacienți) formată, de regulă, din papule sau plăci eritematoase, papulo-vezicule, vezicule, bule, leziuni „în țintă” sau asemănătoare cu înțepăturile de insectă. Erupția poate sa fie însoțită de prurit ușor. Dacă pielea nu mai este expusă la soare, această erupție dispare de la sine în câteva zile până la câteva săptămâni. Caracteristica acestei afecțiuni este că recidivează (la fiecare început de sezon însorit poate reapărea aceeași erupție) și că severitatea erupției scade la sfârșitul verii;
- urticaria solară este o formă particulară de urticarie, din familia urticariilor fizicale. Imediat după expunerea la soare, pe zonele fotoexpuse (dar este posibil și pe cele neexpuse dacă hainele sunt subțiri și deschise la culoare) apar plăci urticariene însoțite de prurit sau senzație de arsură. O astfel de placă persistă pe piele 1-2 ore, însă eritemul poate persista până la 24 ore. Există și variante clinice de urticarie solară: urticarie solară fixă (localizată doar la o anumită regiune), urticarie solară întârziată (ce apare mai târziu, după câteva ore și durează mai mult, peste 24 ore), urticarie solară indusă de medicamente sistemice (tetraciclină) sau substanțe topice și forma gravă de urticarie solară, asociată cu reacții anafilactoide;
- prurigo actinic sau erupția polimorfă la lumină a populației native din America debutează la copii, până în vârsta de 10 ani, cel mai frecvent atopici. Se manifestă prin apariția de plăci eritemato-edematoase, noduli și papule foarte pruriginoase ce au tendință la excoriere, eczematizare și formare de cruste și leziuni de tip prurigo. Zonele cele mai afectate sunt cele fotoexpuse (obraji, gât, urechi, mâini, brațe), însă în timp pot fi afectate și zone neexpuse. Asociază adesea cheilită exudativă. Leziunile de pe față se vindecă cu cicatrice cupuliforme mici. Adesea, erupția este prezentă tot anul, agravându-se vara;
- dermatita cronică actinică este o erupție eritemato-eczematoasă (acută, subacută sau cronică), pruriginoasă, localizată cel mai frecvent pe față și ceafă, dar putând apărea și pe obraji, urechi, gât sau fețele dorsale ale mâinilor. Apare, de regulă, la bărbații în vârstă. Mai rar, mai pot apărea papule și plăci eritematoase, infiltrate, pseudolimfomatoase, iar în formele severe se poate asocia cu alopecie (gene, sprâncene, scalp) sau se poate eritrodermiza;
- hydroa vacciniformă este o afecțiune cu debut în copilărie în care apar pusee de erupție fotoindusă în special primăvara și vara. Este mai frecventă la sexul feminin și puseele scad în intensitate în adolescență, dispărând după pubertate. Erupția este localizaă cel mai adesea pe față (nas, obraji, urechi) și pe fața dorsală a mâini Este formată din plăci sau papule eritematoase care evoluează spre formare de bule hemoragice ce în timp se acoperă de cruste groase, vindecându-se cu cicatrice varioliforme și modificări pigmentare. În cazurile severe poate coexista și afectare oculară, de tip conjunctivită sau keratită.
Reacțiile anormale după expunerea la ultraviolete ca urmare a reparării defectuoase a ADN-ului sunt transmise genetic, gravitatea variind de la o boală la alta:
- xeroderma pigmentosum este transmisă autozomal recesivă, având debutul la 1-2 ani. Clinic, pacienții prezintă tegumente xerotice, fotosensibilitate extremă și afectare sistemică. Fotosensibilitatea se manifestă prin arsuri solare la sugari, după expunere minimă, ce se vindecă lasând în urmă pigmentări mici (lentigine), în timp putând apărea modificări de tip poikilodermie (atrofie, telangiectazii și pigmentare). Se poate spune că este vorba despre o îmbătrânire prematură. Riscul cel mai mare pentru pacienții care suferă de această boală este de a dezvolta multiple tumori maligne cutanate (carcinoame bazocelulare, carcinoame spinocelulare sau melanoame), iar vârsta medie de apariție este sub 10 ani. În afară de tegumente, mai poate exista afectare oculară și neurologică și mai pot apărea, de asemenea, tumori maligne interne (ale sistemului nervos central sau pulmonare);
- sindromul Cockayne se transmite autozomal recesiv, primele semne apărând la vârsta de 2 ani. În primii ani de la debut, copilul are doar fotosensibilitate, însă în timp apar modificări pigmentare și atrofie, cu un aspect de îmbătrânire prematură (lipoatrofie a feței, tegumente flasce). Pacienții asociază cianoză acrală (mâini, picioare), retard de creștere și mental. Uneori mai apar: afectare neurologică și oculară (retinită, cataractă). Totuși, nu există risc crescut de malignități cutanate;
- tricotiodistrofia este și ea o afecțiune transmisă autozomal recesiv, clinica fiind foarte heterogenă. Dermatologic, poate prezenta ihtioză, fotosensibilitate marcată (dar fără a exista un risc crescut de malignități cutanate), păr friabil și modificări unghiale. Din punct de vedere sistemic, există retard mental și de creștere, manifestări oculare (cataractă, nistagmus) și modificări neurologice;
- sindromul Bloom sau eritemul telangiectazic congenital cu deficit de creștere este o boală cu transmitere autozomal recesivă, mai frecventă la bărbații evrei Ashkenazi și Se caracterizează prin fotosensibilitate (inițial nas, pleoape, frunte și apoi fața de extensie a membrelor), telangiectazii faciale (mai frecvent pe obraji) și nanism. Intelectul este normal și nu au risc de neoplazii cutanate, însă există riscul de infecții (pulmonare, gastrointestinale) și de malignități hematologice;
- sindromul Rothmund-Thomson sau poikilodermia congenitală se transmite tot autozomal recesiv, majoritatea leziunilor apărând la 3-6 luni. Se manifestă inițial prin eritem cutanat malar, care ulterior apare și pe alte zone ale feței, urechi, membre și fese. Tegumentele sunt fotosensibile, expunerea la soare putând determina apariția de eritem și bule care se vindecă cu pigmentație și atrofie. Astfel că, în timp, pacientul dezvoltă poikilodermie (pigmentație, atrofie, telangiectazii). Pe aceste tegumente există riscul de a dezvolta keratoze actinice ce pot evolua spre carcinoame spinocelulare. Intelectul este normal, însă poate asocia nanism, modificări oculare (cataractă), scheletice, dentare sau hipogonadism.
Dermatozele fotoagravate presupun afecțiuni dermatologice în care radiația ultravioletă agravează leziunile existente sau declanșează apariția de leziuni noi. Lista acestor boli este extrem de lungă, dintre acestea menționez:
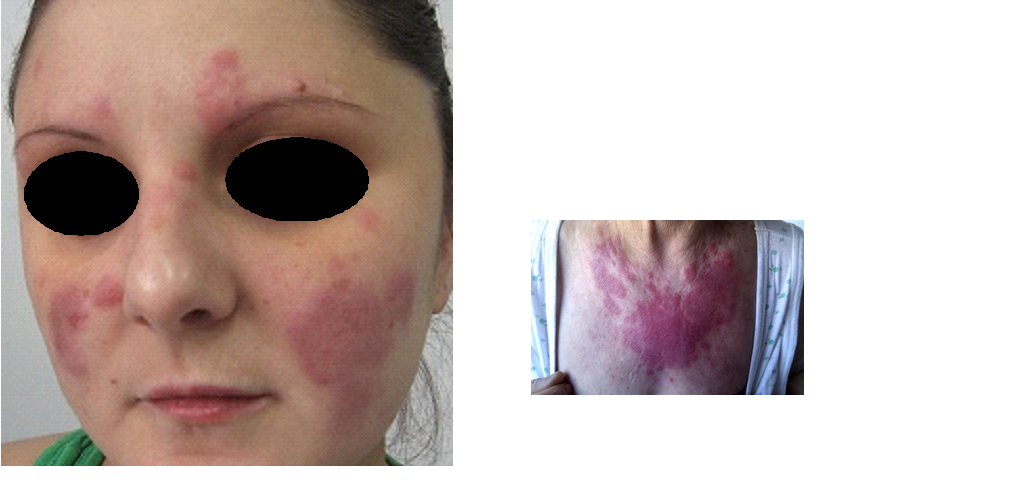
- lupusul eritematos. Este cea mai cunoscută dermatoză fotoagravată. Dintre toate formele de lupus, cele mai fotosensibile sunt cel tumidus și lupusul subacut. Localizarea erupției este, de obicei, pe față (obraji bilateral – aspect „în vespertilio”), „V-ul” decolteului, umeri și fața extensoare a membrelor superioare. Manifestările sunt în funcție de forma clinică: plăci eritemato-edematoase, papulo-scuamoase sau eritemato-scuamo-atrofo-cicatriciale. De asemenea, expunerea la ultraviolete poate agrava și boala renală, dacă aceasta există;
- se agravează eritemul și telangiectaziile, putând, de asemenea, apărea papule și pustule;
- pelagra (deficit de niacină – vitamina B3). Este caracterizată prin cei „4D”: Dermatită fotosensibilă, Diaree, Demență, Deces;
- dermatomiozită. Patognomonice pentru aceast boală sunt eritemul heliotrop și papulele Gottron, îns[ mai pot apărea și erupții cutanate localizate predominant pe zonele fotoexpuse, adesea însoțite de prurit local și modificări de tip poikilodermie tot cu această distribuție;
- infecții virale: herpes simplex;
- maladii buloase în care ultravioletele pot fi factor trigger sunt pemfigusul foliaceu și pemfigoidul bulos;
- anumite tulburări de keratinizare sunt și ele agravate de radiația ultravioletă: boala Darier, pitiriazis rubra pilar sau porokeratoza actinică diseminată superficială;
- arsurile solare pot constitui fenomen Koebner în cazul psoriazisului sau lichenului plan.
Reacțiile cutanate cu răspuns normal al pielii după absorbția anormală de UVR pot fi din cauze exogene sau endogene. În aceste cazuri, este, de fapt, vorba despre o fotosensibilitate indusă chimic sau medicamentos.
- Dintre cauzele endogene, prototipul îl constau porfiriile cutanate, iar dintre acestea cele cu valori crescute ale porfirinelor, care se acumulează în țesuturi. Porfirinele sunt molecule fotoactive care, după ce absorb radiația ultravioletă, determină reacții oxidative la nivelul țesuturilor care le conțin, generând apariția de leziuni cutanate. Iată formele de porfirie asociate cu fotosensibilitate:
- porfiria cutanată tardivă este cea mai frecventă porfirie cu afectare cutanată, adesea simptomele de debut fiind fragilitatea crescută a pielii pe zonele expuse la soare și fotosensibilitatea. Apar bule ce erodează și se vindecă cu cicatrice, modificări pigmentare, chisturi de milium și plăci sclerodermiforme. În cazurile severe, se poate produce alopecie cicatricială și onicoliză fotoindusă. Pacienții mai prezintă hiperpigmentare facială, hipertricoză temporo-malară și modificări de culoare a urinei;
- porfiria congenitală eritropoetică (Boala Gunther) este o afecțiune rară, genetică, cu transmitere autozomal recesivă. Este caracterizată prin fotosensibilitate severă, cu fragilitate cutanată și formare de bule după expunerea la soare, ce se vindecă cu cicatrice mutilante („fotomutilare”) pe față (nas, gură, urechi), eroziuni la nivelul falangelor distale, ankiloze articulare și distrofii unghiale. Din punct de vedere dermatologic, boala mai prezintă modificări sclerodermiforme, pigmentări difuze, hipertricoză sau hirsutism, alopecie cicatricială, iar sistemic, eritrodonție (dinți de culoare roșu-brun), leziuni oculare, modificări osoase (osteopenie, osteoliză), hepatosplenomegalie și modificarea urinei în roșu;
- protoporfiria eritropoietică este și ea o boală rară, ereditară, cu transmitere pseudodominantă, ce are două manifestări principale: fotosensibilitatea severă și afectarea hepatobiliară. La nivelul pielii, după expunerea la soare, apare în câteva minute o senzație de arsură, înțepătură sau prurit, urmată, în câteva ore, de apariția de eritem, edem, dermatită sau leziuni urticariene. În timp, prin pusee repetate, vor apărea cicatrice ceroase cu aspect de piele îmbătrânită;
- pofiria variegata este o afecțiune congenitală ce prezintă clinic aspect de porfirie cutanată tardivă cu elemente de porfirie acută intermitentă. Leziunile cutanate de tipul celor din porfiria cutanată tardivă apar mai devreme, au severitate mai scazută și nu se corelează cu atacurile acute. Atacurile acute, similare celor din porfiria acută intermitentă, se manifestă cu dureri abdominale, vărsături, constipație și tulburări neurologice (neuropatie periferică, para-/tetraplegie). Pacientul nu are simptomatologie sistemică între atacuri.
2. Cauzele exogene de reacții cutanate cu răspuns normal al pielii după absorbția anormală de UVR sunt reprezentate de dermatitele fototoxică și fotoalergică.
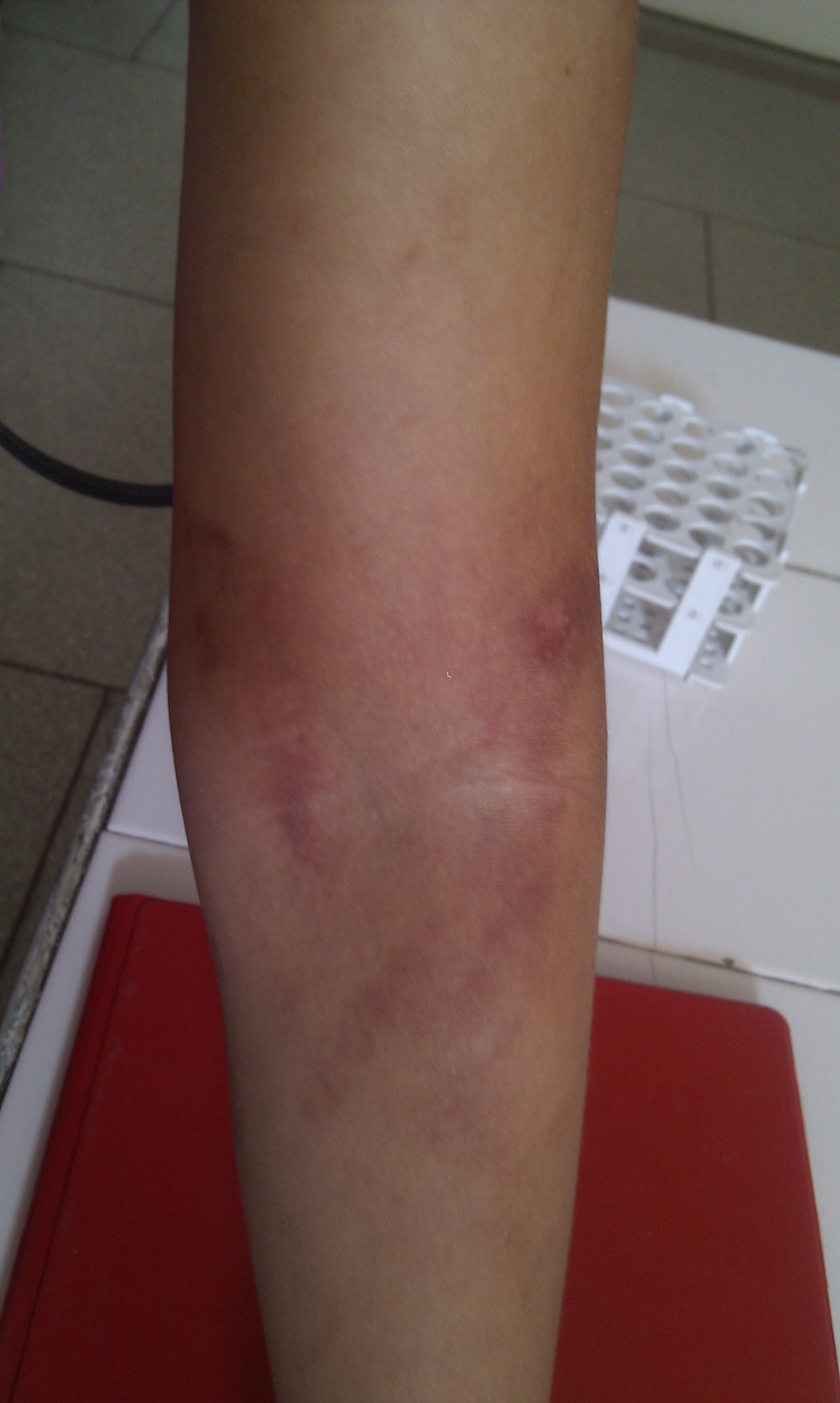
- Dermatita fototoxică se manifestă clinic ca o arsură solară, cu eritem, edem, vezicule, bule, senzație de arsură, la câteva ore postexpunere. Poate asocia fotoonicoliză (de exemplu, la tetracicline sau psoralen). Caracteristică este hiperpigmentarea postinflamatorie exagerată, după faza acută. Cauzele sunt variate: fie substanțe topice, direct aplicate pe piele (gudron, eozină), fitofotodermatoza (furocumarine din plante – citrice, smochine, țelină, pătrunjel, păstârnac, anason), dermatita berloque (ulei de bergamotă), fie medicamente sistemice (tetracicline, fluoroquinolone, psoraleni, fenotiazine, amiodarona, furosemid, tiazide, piroxicam)
- Dermatita fotoalergică se prezintă clinic printr-o erupție pruriginoasă eczematoasă la 24-48 ore după expunere (eritem, papule, vezicule, uneori bule). Dacă expunerea persistă, se poate dezvolta o dermatită cronică actinică (cu lichenificare). Cauzele sunt și ele topice (substanțe din cremele de fotoprotecție (oxibenzona, acidul paraaminobenzoic), parfumuri, dezinfectanți (ketoprofen topic) și sistemice (chinidina, hidroclorotiazida, sulfonamide, fenotiazine), antiinflamatoare nesteroidiene (ketoprofen, piroxicam).
Concluzii
Cunoscând toate aceste reacții după expunerea la radiațiile ultraviolete, când ne confruntăm cu un caz de fotosensibilitate sau fotoagravare trebuie luate în considerare în cadrul diagnosticului diferențial toate variantele posibile și decelate, dacă este cazul, coexistența altor afectări sistemice. Dar cel mai important este să explicăm pacienților importanța fotoprotecției cu ajutorul hainelor, pălăriilor și produselor cu factor de protecție cât mai înalt.
Pentru ABONAMENTE și CREDITE DE SPECIALITATE click AICI!
Bibliografie:
- Bolognia JL, Jorizzo JL, Schaffer JV, Callen JP, Cerroni L, Heymann WR, HruzaGJ, Mancini AJ, Patterson JW, Röcken M, Schwarz T. Bolognia Textbook of Dermatology, Third Edition. Elsevier Limited, 2012.
- Braun-Falco O, Burgdorf WHC, Plewig G, Wolff HH, Landthaler M. Braun-Falco’s Dermatology, Third Edition. Heidelberg: Springer Medizin Verlag. 2009.
- Burns T, Breathnach S, Cox N, Griffiths C. Rook’s Textbook of Dermatology, Eighth Edition. Oxford UK: Wiley-Blackwell, 2010.
- Wolff K, Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ. Fitzpatrick’s Dermatology in General Medicine, 7th Edition. New York: McGraw-Hill, 2008.
Cuvinte-cheie: dermatoza, dermatoze, radiatii, soare, ultraviolete
Fii conectat la noutățile și descoperirile din domeniul medico-farmaceutic!
Utilizam datele tale in scopul corespondentei si pentru comunicari comerciale. Pentru a citi mai multe informatii apasa aici.