Acasă » Practică medicală » Profilaxia pierderii auzului pentru lucrător şi angajator
Profilaxia pierderii auzului pentru lucrător şi angajator

Rezumat:
Pierderea auzului, chiar în contextul unei bune cunoaşteri a cauzelor determinante, reprezintă o provocare permanentă pentru societate în ansamblu, pentru specialiştii responsabili de aplicarea continuă a intervenţiilor preventive (medicale, tehnice) şi a celor ocupaţionale, pentru a asigura persoanelor cu risc de pierdere a auzului aceleaşi şanse la locul de muncă şi în viaţă, în general. În cadrul acestui articol sunt accesibile informaţii pentru lucrătorii aflaţi în căutarea unor soluţii la locul de muncă.
Cuvinte-cheie: pierdere auditivă, expunere combinată, medicina muncii
Abstract:
Hearing loss, even in the context of a good knowledge of the causes, is a permanent challenge for the society as a whole, for the specialists responsible of the continuous application of preventive (medical, technical) and occupational interventions, to ensure people at risk of hearing loss the same chances at the workplace and in life, in general. Information is available in this paper for people looking for solutions at work.
Keywords: hearing loss, combined exposure, occupational medicine
Introducere
O.M.S. a lansat în martie 2017 (figura 1) un amplu raport [1] referitor la „costul global” determinat de pierderea auzului (deficit de peste 35 dB la urechea cea mai bună) la populaţia din 195 ţări (grupate în 8 regiuni, inclusiv România, în regiunea Europei Centrale şi de Est), persoane care nu s-au adresat unui sistem de suport, după caz, din sănătate, educaţie, la angajare sau social, întrucât acest deficit senzorial ridică importante dificultăţi de comunicare, de învăţare şi nivel scăzut academic, de oportunităţi de angajare reduse, cu afectare indirectă şi a familiilor acestora. Cunoaşterea costului global (direct, indirect, intangibil = reducerea productivității şi stigmat social) asociat unui status de sănătate, cum este pierderea/diminuarea auzului, precum şi a costurilor ce pot fi potenţial evitate (prin intervenţii specifice) este un instrument puternic pentru decidenţi, adresându-se construcţiei bugetare, din sănătate în primul rând, dar şi din educaţie și economie. Intervenţiile preventive (identificare şi management al otitei medii şi supravegherea pierderii auzului indusă de expunerea la zgomot), programele de screening auditiv, dispozitivele auditive şi implanturile cohleare cu reabilitare audiologică sunt considerate deosebit de atractive economic, în ambele scenarii, fie ca soluţii incluse în costul global, fie în proiecţii comparative, implementare versus ignorare.
Recomandările raportorilor relevă pierderea auzului ca o problemă de sănătate publică, ce necesită date specifice pentru fiecare regiune, dar mai ales ţara, întrucât alocarea resurselor financiare pentru sănătate, educaţie, angajare, incluziune socială poate fi inclusă în planificarea strategică de acoperire integrală cu servicii (medicale – O.R.L. şi medicina muncii, screening factori de risc specifici – zgomot şi otită, adaptare rezonabilă a locurilor de muncă, educarea limbajului şi comunicare media ş.a.) a nevoilor persoanelor cu pierdere de auz.
Practica medicinei muncii la locul de muncă al lucrătorului cu risc de pierdere a auzului
Ce considerăm a fi „lucrător expus profesional” şi de ce? Studiile ştiinţifice/statistice au demonstrat că zgomotul din mediu devine statistic semnificativ pentru expunerea zilnică dacă este egal sau depăşeşte 85dB(A) pentru o durată de expunere de 15 ani [2] sau mai mult. Această abordare determină ca lucrătorul cu o expunere zilnică sub 80 dB(A) să fie considerat, în contextul reglementării HG 493/2006 [3], „fără expunere profesională” cu consecinţe directe în declararea bolii profesionale reprezentată de pierdere (deficit) auz, definită şi clasificată în legislaţie (HG 1425/2006 modificată prin HG 955/2010), hipoacuzie şi surditate profesionale. Acest aspect nu înseamnă că un nivel de zgomot mai mic nu afectează auzul într-un timp variabil (5-35 ani) corelat şi susceptibilităţii individuale; înseamnă că la un nivel mai mic de 85 dB(A) diferenţa dintre expuşi şi non-expuşi dispare şi nu este posibil să determini limita între efectul ocupaţional şi cel non-ocupaţional.
Pacientul este lucrătorul care are ca diagnostic pierderea auzului, hipoacuzie sau surditate profesională, acestea fiind definite [2] în sistemul românesc medical de medicina muncii (agreat de asiguratorul pentru boli profesionale şi accidente de muncă) astfel:
- hipoacuzia profesională – pierdere de auz de tip neurosenzorial, bilaterală şi simetrică, ireversibilă, la frecvenţa de 4000Hz, de minimum 30dB, după corecţia de prezbiacuzie;
- surditatea profesională – pierderea de auz de tip neurosenzorial, bilaterală şi simetrică, ireversibilă, la frecvenţele de 500-1000-2000 Hz, cu o medie de minimum 25dB, după corecţia de prezbiacuzie.
Ignorarea factorilor de risc pentru afectarea analizatorului auditiv, atât în mediul de viaţă cât şi la locul de muncă, se reflectă în scăderea productivităţii prin diminuarea angajabilităţii (produs relevant = fişa de aptitudine cu recomandări) sau pensionare precoce (expertiza capacităţii de muncă relevă un grad de invaliditate prin cumul de afecţiuni) pentru populaţia activă (18-64 de ani).
Această evoluţie, aparent inexorabilă în poluarea sonoră de la locul de muncă (industria textilă, a mobilei, tipografiilor, construcţiilor de maşini, şantierelor civile, mineritului, carierelor de piatră, sondelor de petrol), continuată cu cea din mediul de viaţă (trafic rutier, semnalizări acustice diverse – sirene, divertisment, telefoane mobile şi căşti ş.a.) poate fi întreruptă prin intervenţii specifice preventive:
- în mediu de lucru şi sunt focalizate pe sursa de zgomot
- în organizaţie
- supraveghere sănătate şi protecţie individuală
- informare şi formare a lucrătorilor.
Dacă sunteţi un lucrător la angajare pentru care angajatorul a emis Fişa de identificare a factorilor de risc profesional care relevă că la noul loc de muncă există expunere la un nivel de zgomot peste limita reglementată (87dB(A) la sursă şi 85 dB(A)/80 dB(A) pentru declanşarea acţiunii) sunteţi beneficiar al serviciilor de medicina muncii profilactice astfel:
Serviciile medicale profilactice prin care se asigură supravegherea sănătăţii lucrătorilor [3] sunt reprezentate de examenul medical la angajarea în muncă, de adaptare, periodic, la reluarea activităţii, supraveghere specială şi promovarea sănătăţii la locul de muncă, prin care lucrătorul expus la un nivel de zgomot, reglementat prin HG 493/2006, este beneficiarul examinărilor prevăzute în Fişa 109, din HG 355/2007 completată prin HG 1169/2011, pentru zgomot care cuprinde:
- Examen medical la angajare: examen clinic general şi audiogramă;
- Examen medical periodic: examen clinic general, anual şi audiogramă.
Aceste examinări reprezintă primul pas spre a stabili aptitudinea în muncă definită ca fiind „capacitatea lucrătorului din punct de vedere medical de a desfăşura activitatea la locul de muncă în profesia/funcţia pentru care se solicită examenul medical”.
Atenţie la factorii predispozanţi pentru pierderea auzului:
- unele medicamente, antibiotice: aminoglicozide, streptomicină, neomicină, gentamicină, tobramicină, amikacină, viomicină, colistin, vancomicină, eritromicină;
- unele diuretice: furosemid, manitol, acetazolamidă;
- unele analgezice şi antipiretice, chinine, clorochine, antineoplazice, bleomicin, hexadine, pentobarbital;
- agenţi fizici: temperatură scăzuta în mediul de muncă, hiperbarism;
- substanţe chimice: monoxid de carbon, nicotină, anilină, alcool, bromat de potasiu, unele metale grele, mercur, plumb, toluen, stiren, triclorometilenă.
Atenţie se acordă timpului de expunere pe care lucrătorul, dvs., l-aţi acumulat în vechimea la locuri de muncă cu nivel de zgomot determinat, întrucât riscul de pierdere a auzului [4] creşte după 6 ani de expunere la 90dB(A), sau după 10 ani la 87 dB(A) sau după 15 ani la 85dB(A).
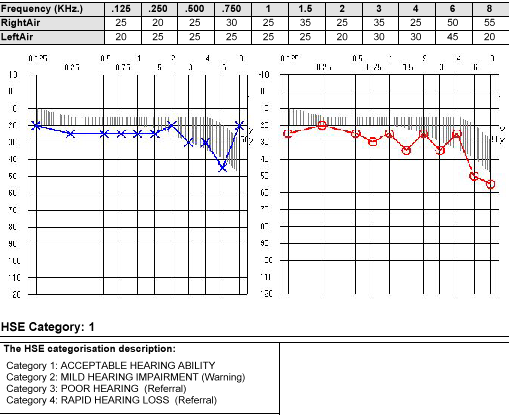
Atenţie se acordă clasificării audiogramei efectuată în condiţii standardizate, pentru ghidarea acţiunii: nicio acţiune la HSE-1 (acuitate auditivă în limite normale), atenţionare la HSE-2 (acuitate auditivă scăzută cu 20%), de raportat la HSE-3 (acuitate auditivă scăzută cu 50%), de raportat/alertă la HSE-4 (acuitate auditivă scăzută cu peste 30 dB în interval de 3 ani sau mai puţin). În figura 2 este ilustrat traseul unei audiograme a unui lucrător de 53 ani, sex masculin, cu expunere la zgomot sub limita de 85dB(A) inclus în program de screening, pentru un timp de expunere de peste 25 de ani.
Al doilea pas este reprezentat de situaţia în care medicul de medicina muncii indică/solicită, pentru stabilirea incompatibilităţilor medicale cu riscurile profesionale evaluate, investigaţii şi/sau examene medicale de specialitate suplimentare celor prevăzute în fişa 109, pentru:
- a depista contraindicaţiile, bolile cronice ale urechii medii şi interne, psihopatiile, nevrozele, hipertensiune arterială, forma medie sau severă, alţi factori de risc;
- a indica sau verifica eficacitatea protecţiei auditive acordate de angajator/specialistul în securitatea muncii;
- pentru a stabili oportunitatea soluţiilor oferite de terapeutul ocupaţional (prin convenţia O.N.U. privind drepturile persoanelor de dizabilităţi, în particular pentru cele cu deficienţă de vedere sau de auz cu peste 50dB, se menţine dreptul la angajare a persoanei, prin soluţii ergonomice, organizaţionale, tehnologice ş.a.).
În particular, se consideră [5] că se pot angaja persoane la locuri de muncă cu expunere la un nivel de zgomot peste limita reglementată, dacă, în urma examinării suplimentare O.R.L., specialistul constată că există surditate bilaterală, fără auz rezidual util, şi, că acest status auditiv nu determină o creştere a riscului de accidentare, în cadrul evaluării de risc reglementată şi obligatorie (efectuată de echipa medic medicina muncii şi lucrător desemnat securitate şi sănătate în muncă).
Examenele suplimentare se adresează analizatorului auditiv (otoscopie, audiometrie în conducere aeriană şi osoasă, Weber test, SISI-short increment sensitivity index test, Hughson Westalake – prag de sensibilitate auditivă, impedanţa acustică), dar şi expunerii la substanţe chimice ototoxice (analize biotoxicologice: acid hipuric pentru noxa toluen, acid mandelic pentru noxa stiren) şi bolilor sistemice a căror evoluţie şi prognostic ad laborum şi ad vitam se pot modifica prin desfăşurarea activităţii la risc evaluat cu componentă de zgomot şi chimică.
Al treilea pas focalizat pe diagnosticare patologie profesională sau legată de profesie în expunerea la zgomot. În cazul lucrătorului expus profesional, patologia profesională a analizatorului auditiv survine ca urmare a expunerii profesionale simple la zgomot sau expunerii combinate [6] cu alţi factori de risc fizici (vibraţii, presiune crescută, hipotermie) şi chimici (toluen, stiren, xilen, n-hexan, tricloretilenă, sulfură de carbon, monoxid de carbon, metale-mercur, arsenic, derivaţi ai manganului) şi este reprezentată de
1. Hipoacuzie, surditate determinate [3] de:
- zgomot peste valorile de expunere de la care se declanşează acţiunea angajatorului privind securitatea şi protecţia sănătăţii lucrătorilor
- substanţe chimice ototoxice (arsen, bromură de metil, n-butil alcool, compuşi organomercuriali, mangan, mercur, monoxid de carbon, plumb, stiren, sulfură de carbon, toluen, tricloretilenă şi altele)
- explozii cu afectarea timpanului
- perforaţii ale timpanului cu scântei sau metale topite
- trauma barometrică
- traumatisme cu interesarea urechii medii şi a timpanului
- traumatisme cu interesarea stâncii temporale
- curent electric.
Pacientul cu patologie profesională prin expunere la zgomot poate prezenta şi boli sistemice, legate de profesie, astfel:
2. Boli legate de profesie [3] şi factorii profesionali cauzali:
- Hipertensiune arterială – zgomot, vibraţii, temperatură şi radiaţii calorice crescute, suprasolicitare neuropsihică şi altele
- Afecţiuni digestive – temperatură crescută, zgomot, noxe chimice şi altele
- Nevroze şi alte afecţiuni neuropsihice – zgomot, vibraţii, noxe chimice, suprasolicitare neuropsihică şi altele.
Cuvinte-cheie: angajator, auz, lucrator, pierdere auz
Fii conectat la noutățile și descoperirile din domeniul medico-farmaceutic!
Utilizam datele tale in scopul corespondentei si pentru comunicari comerciale. Pentru a citi mai multe informatii apasa aici.